Dieta ketogeniczna w leczeniu padaczki – wskazania i zasady

Aktualizacja: 17 listopada, 2025
Klasyczna dieta ketogenna to normobiałkowy i wysokotłuszczowy sposób żywienia rekomendowany pacjentom ze zdiagnozowaną padaczką lekooporną (szczególnie w przypadku dzieci) oraz niektórymi wrodzonymi wadami metabolizmu. Nadzorowana przez specjalistę i wsparta suplementacją niedoborowych składników może przynieść istotne korzyści zdrowotne. Działanie tej unikatowej terapii dietetycznej opiera się na łańcuchu zależności, dlatego zanim podejmiesz decyzję o praktykowaniu tego modelu żywienia, dowiedz się więcej na temat potencjalnych zagrożeń i korzyści zdrowotnych. Sprawdź, jak wygląda dieta keto w leczeniu padaczki.
Definicja diety ketogenicznej – czym jest i kto może ją stosować?
Dieta ketogenna to wysokotłuszczowy sposób odżywiania, który charakteryzuje się bardzo niskim spożyciem węglowodanów i umiarkowaną podażą białka. Jej celem jest wejście w ketozę, czyli wprowadzenie organizmu w stan metaboliczny, w którym głównym źródłem energii są ketony powstające z tłuszczu.
Ciała ketonowe pojawiają się na skutek głodzenia lub odwrócenia proporcji podstawowych składników odżywczych – kiedy węglowodany przestają być głównym źródłem energii na korzyść tłuszczu. To nie glukoza pełni wtedy rolę głównego paliwa energetycznego, lecz wyżej wspomniane ciała ketonowe – kwas beta-hydroksymasłowy, acetooctan i aceton. Są to produkty metabolicznych przemian kwasów tłuszczowych.
Istnieje kilka wariantów keto, przy czym tradycyjny podział zakłada następującą zawartość makroskładników w diecie:
- tłuszcze – 80%,
- białko – 10%,
- węglowodany – 10%.
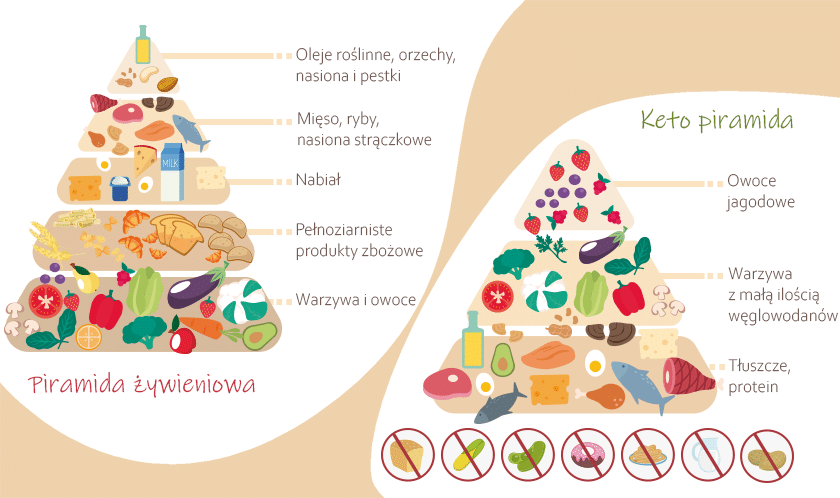
Dieta ketogeniczna jest całkowicie sprzeczna z piramidą żywienia. W tradycyjnym modelu żywieniowym na szczycie listy znajdują się węglowodany. W przypadku keto kolejność jest odwrócona – źródło energii stanowią bowiem wysokiej jakości tłuszcze m.in. wołowina, wieprzowina, boczek, łosoś, tuńczyk czy makrela.
Czy tak restrykcyjna dieta może pomóc przy odchudzaniu?
Osobom zdrowym taki sposób żywienia jest jednak odradzany – wiąże się on z wieloma ubocznymi skutkami, jak osłabienie, odwodnienie, niedobory składników mineralnych czy zakwaszenie organizmu. W niektórych jednak przypadkach okazuje się być jedyną słuszną ścieżką.
Sprawdź opinie dietetyków: Dieta ketogeniczna. Poznaj jej zalety i wady oraz opinie dietetyków
Dieta ketogeniczna w leczeniu padaczki
Dieta ketogeniczna stosowana jest głównie w dwóch przypadkach:
- Wrodzone zaburzenie metaboliczne (np. niedobór transportera glukozy), które uniemożliwia właściwe wykorzystanie przez komórki glukozy. W takiej sytuacji organizm zmuszony jest czerpać energię z innego źródła – ciał ketonowych.
- Padaczka (głównie w leczeniu u dzieci) oporna na leki.
Jak dieta keto wpływa na mózg?
Badania wykazują, że dieta ketogeniczna zwiększa produkcję niektórych neurohormonów m.in. kortyzolu i leptyny. Stymulacja leptyny, poprzez redukcję cytokin o potencjale prozapalnym, zmniejsza częstotliwość występowania napadów padaczkowych. Z kolei kortyzol, we współpracy z innymi neurohormonami, może wpływać na przemiany kwasu gamma-aminomasłowego.
Dieta ketogeniczna niesie za sobą wiele korzyści zdrowotnych. Już po kilku tygodniach można zaobserwować przypływ energii, poprawę nastroju i zwiększenie zdolności koncentracji. Co więcej, keto ma zbawienny wpływ na układ nerwowy, dlatego jest zalecana pacjentom ze zdiagnozowanymi chorobami neurodegeneracyjnymi (w tym przede wszystkim chorobą Alzheimera i Parkinsona) oraz padaczką.
Zastosowanie diety ketogennej w leczeniu padaczki
dr n.med. Karol Jastrzębski - Klinika Neurologii i Udarów Mózgu, Uniwersytet Medyczny w Łodzi, Łódź, Polska
Dieta ketogeniczna to metoda leczenia pacjentów z padaczką lekooporną, której skuteczność została potwierdzona wieloma badaniami. Jest zatem traktowana nie jako model żywienia, tylko forma terapii.
Zastosowanie keto wymaga zatem stałego nadzoru lekarskiego (a niekiedy także dietetycznego). Przed wdrożeniem diety pacjent przechodzi badania, które powinien powtarzać w toku kuracji. Dzięki temu lekarz jest w stanie szybciej wychwycić wszelkie nieprawidłowości.
Czy dieta niskowęglowodanowa sprawdzi się u każdego?
Dieta niskowęglowodanowa jest restrykcyjnym modelem żywienia, dlatego NIE będzie odpowiednia dla:
- dzieci,
- młodzieży,
- seniorów
- kobiet w ciąży i karmiących piersią.
Krótkoterminowe wejście na keto będzie natomiast korzystne dla pacjentów, u których występują problemy z:
- prawidłowym przyswajaniem węglowodanów,
- niektórych cukrzyków,
- chorych na padaczkę,
- chorobę Parkinsona i Alzheimera.
Warto przy tym zaznaczyć, że sama idea wykorzystania diety ketogenicznej w medycynie została zapoczątkowana przez medyków, którzy zarekomendowali jej stosowanie u dzieci ze zdiagnozowaną padaczką lekooporną.
Czy keto może być pomocne w leczeniu innych schorzeń?
To dość złożona kwestia. Przykładowo, pacjenci zaburzeniami metabolicznymi mogą odnieść korzyści z jej stosowania, podczas gdy osoby z chorobami nerek i wątroby oraz układu sercowo-naczyniowego powinny skonsultować ten sposób żywienia ze specjalistą.
Sama dieta może być również polecana zawodowym sportowcom oraz osobom prowadzącym bardzo aktywny tryb życia, ale jest to zależne od rodzaju uprawianego sportu, ilości treningów, czy choćby zapotrzebowania kalorycznego.
Rozważanie o diecie nie mogą pomijać także kwestii preferencji żywieniowych. Jak już wiesz, wejście na keto wymaga eliminacji wielu popularnych produktów spożywczych, takich jak:
- chleb,
- kasza,
- makaron,
- niektóre warzywa
- większości owoców.
Takie ograniczenia mogą być trudne do zaakceptowania przez osoby, które do tej pory spożywały więcej węglowodanów niż tłuszczu i białka.
Dieta keto – kiedy może być mniej skuteczna?
Skuteczność diety ketogenicznej może być obniżona z kilku powodów, które w większości przypadków nie wynikają z jej nieprzemyślanego wdrożenia lub braku konsultacji ze specjalistą.
- Największym problemem jest nietrzymanie się zaleceń. Keto wymaga bardzo niskiego spożycia węglowodanów – zwykle mniej niż 50 gramów dziennie. Dopiero przy tak niskiej podaży w organizmie zaczynają pojawiać ciała ketonowe i następuje wejście w stan ketozy. Obniżonemu stężeniu glukozy towarzyszy jednocześnie spadek poziomu glikogenu. Nawet niewielkie odstępstwa mogą przerwać stan ketozy, co zmniejsza skuteczność diety.
- Kolejnym częstym problemem jest niewłaściwy bilans makroskładników. Przykładowo, przy zbyt dużej podaży białka może być ono przekształcane w glukozę, co także wyprowadza ze stanu ketozy. Aby uniknąć błędów w bilansowaniu należy dokładnie czytać etykiety i weryfikować skład produktów. To szczególnie istotne w przypadku przetworzonej żywności, która może zawierać ukryte węglowodany.
- Dieta ketogeniczna może prowadzić do niedoborów błonnika, a to z kolei może powodować problemy z trawieniem i zaparcia. Aby uniknąć takich sytuacji, należy wzbogacić dietę o warzywa niskowęglowodanowe (szpinak, brokuły, szparagi, kalafior czy cukinia), które stanowią ważne źródło błonnika.
Nawodnienie w diecie ketogenicznej
Dieta ketogeniczna może prowadzić do utraty wody i elektrolitów, co wpływa na jej skuteczność. Aby zapewnić sobie odpowiednie nawodnienie, trzeba pić co najmniej 2-3 litry wody dziennie oraz uzupełniać sód, potas i magnes, aby uniknąć pojawienia się niedoborów tych pierwiastków.
Oprócz tego należy suplementować kolagen, witaminę C oraz kwasy omega-3, które wspomagają regenerację.
Składniki i makroskładniki diety ketogenicznej
Zmiana modelu żywienia to proces, który powinien być podzielony na kilka etapów. Rezygnacja z węglowodanów z dnia na dzień niesie za sobą fatalne skutki, takie jak:
- grypa keto (bóle głowy, zmęczenie, zawroty głowy, nudności, drażliwość, trudności z koncentracją oraz bóle mięśni),
- zmniejszenie wydolności fizycznej i spadek energii,
- problemy trawienne (zaparcia),
- zmiany nastroju (wywołane zmianą stężenia serotoniny we krwi),
- w niektórych przypadkach nawet hipoglikemię.
Aby przystosować się do nowego sposobu żywienia, należy zastosować metodę małych kroków i ograniczać węglowodany stopniowo. Na początku warto przyjąć limit, który nie jest zbyt restrykcyjny, np. 100 g dziennie. Ilość węgli w diecie zmniejsza się stopniowo – nie z dnia na dzień, tylko co kilka dni lub co tydzień (zgodnie z rekomendacjami lekarza lub dietetyka).
Podstawą odżywiania podczas adaptacji do keto są zdrowe źródła tłuszczu i białka przy obniżonej podaży węglowodanów. Zgodnie z zasadami tłuszcze w keto powinny stanowić nie mniej niż 80% dziennego zapotrzebowania energetycznego. Na 1 kg masy ciała przypada natomiast od 1 do 1,5 g białka. To bezpieczny przedział dla osób, które nie są aktywne fizycznie. Im większy poziom aktywności i bardziej stresujące tryb życia, tym spożycie białka powinno być większe. W przypadku sportowców i osób pracujących fizycznie zaleca się spożywanie nawet 2 g białka na 1 kg masy ciała.
Kiedy organizm przejdzie proces adaptacji i przyzwyczai się do nowego modelu żywieniowego, spożycie węglowodanów może wzrosnąć. Jeżeli cały proces został przeprowadzony poprawnie, stan ketozy utrzyma się nawet przy spożyciu 50 g węglowodanów dziennie.
Czy dieta keto musi wyglądać przez cały czas tak samo?
Oczywiście, że nie!
W przypadku osób chorych na padaczkę największe znaczenie mają kwestie zdrowotne, a nie szybka utrata kilogramów, dlatego mogą stosować mniej restrykcyjne wariant diety.
Rozkład makroskładników w „liberalnym” modelu keto:
- Tłuszcz – przedział od 70 do 80%,
- Białko – przedział od 20 do 25%,
- Węglowodany – przedział od 5 do 10%.
Im skrupulatniej przestrzegasz rekomendacji dietetycznych, tym dłużej utrzymasz stan ketozy.
Przeczytaj: Dieta ketogeniczna – kompletny przewodnik po keto. Jak zacząć, efekty, opinie, jadłospis
Rola suplementacji w diecie niskowęglowodanowej
Suplementacja odgrywa istotną rolę w keto. Dieta ketogeniczna, bardzo niskowęglowodanowa i wysokotłuszczowa, może zmieniać sposób, w jaki organizm przyswaja i wykorzystuje różne składniki odżywcze. Aby uniknąć negatywnych skutków restrykcji żywieniowych, należy zadbać o odpowiednią suplementację.
Suplementy rekomendowane przez specjalistów:
- Sód i potas – u osób, które stosują dietę ketogeniczną, dochodzi do częstszego wydalania moczu, co skutkuje zmniejszonym stężeniem sodu i potasu. Przy niedoborach tych pierwiastków występują bóle głowy, zmęczenie oraz kurczliwość mięśni. Suplementowanie składników mineralnych jest szczególnie istotne w fazie adaptacyjnej, kiedy organizm dopiero przechodzi w stan ketozy. Aby uzyskać oczekiwane efekty, nie musisz inwestować w apteczne suplementy – wystarczy dodawać do posiłku ok. 7-10 gramów soli. Jeżeli chodzi o potas, rozszerz dietę o produkty, które stanowią jego źródło, czyli orzechy, awokado czy łosoś.
- Magnez z witaminą D – pierwiastek odpowiedzialny za regulowanie poziomu glukozy. Niestety, wiele produktów spożywczych, będących źródłem magnezu, nie może być spożywanych przez ketogeników. Dotyczy to przede wszystkim zbóż, nasion roślin strączkowych czy bananów. Zamiennikami, dopuszczalnymi w diecie keto są nasiona dyni, makrela oraz awokado. Dobrym źródłem może być też kakao oraz gorzka czekolada. Ale w przypadku tej drugiej opcji dobrze jest wybrać te zawierające 90% kakao, by ograniczyć ilość węglowodanów. Niedobory magnezu można także uzupełniać poprzez stosowanie suplementów w postaci magnezu z witaminą D, które razem wspomagają wchłanianie wapnia i utrzymanie zdrowych kości. Magnez jest niezbędny do metabolizmu witaminy D, a jego niedobór może wpływać na efektywność witaminy D w organizmie.
- Kwasy omega-3 – nie tylko wykazują działanie przeciwzapalne, ale także obniżają poziom trójglicerydów, insuliny oraz markerów stanu zapalnego.
- Kwas foliowy – witamina B9 bierze udział w syntezie DNA i RNA. Jako że jej najlepszymi źródłami są warzywa i węglowodany, ketogenicy nie mają wyjścia i muszą stosować zewnętrzną suplementację. Aby uniknąć zaparć i zaburzeń motoryki jelit, rekomendowane jest także wzbogacenie diety o błonnik (nie jest to jednak konieczne, jeżeli nie pojawiają się problemy trawienne).
W każdym przypadku suplementacja powinna być dostosowana do indywidualnych potrzeb w oparciu o konsultację lekarską lub dietetyczną.
Jak bezpiecznie wdrożyć dietę keto u pacjenta z padaczką?
Dieta ta stosowana jest przede wszystkim u dzieci cierpiących na zespoły padaczkowe, u których leczenie farmakologiczne nie daje oczekiwanych efektów lub wywołuje uciążliwe skutki uboczne. Przedział wiekowy osób, u których ten sposób żywienia przynosi poprawę to pomiędzy 1 a 15 rokiem życia. U młodszych pacjentów może prowadzić do niebezpiecznie niskiego poziomu glukozy we krwi, u starszych z kolei nie udowodniono jednoznacznie korzystnych efektów. Z powodu dużej uciążliwości diety i niskich walorów smakowych dorośli rezygnują z kontynuowania diety wysokotłuszczowej.
Rygorystyczne przestrzeganie narzuconych proporcji składników odżywczych jest szczególnie istotne. Już niewielkie odchylenia od ustalonego jadłospisu mogą skutkować wystąpieniem kolejnego napadu. Jeżeli omawiany sposób żywienia nie przyniesie poprawy po 3 miesiącach nie ma powodu, aby go kontynuować. Kiedy napady nie pojawiają się od co najmniej 2 lat – może być to również wskazanie do zaprzestania diety.
Dieta keto, stosowana jako terapia wspomagająca u pacjentów z padaczką, może pomóc w zmniejszeniu częstotliwości i nasilenia napadów, o ile zostanie prawidłowo i bezpiecznie wdrożona.
Przed rozpoczęciem terapii konieczne jest przeprowadzenie wywiadu z pacjentem. Lekarz wykonuje dokładne badania, które pozwalają ocenić ogólny stan zdrowia i upewnić się, że dieta keto będzie bezpieczna. Na tym etapie konieczne jest wykonanie szeregu badań (krwi, moczu i obrazowych) oraz stałe monitorowanie pacjenta.
Pacjent powinien być dobrze poinformowany o zasadach diety ketogenicznej, jej potencjalnych korzyściach oraz ryzykach. Specjaliści przez cały czas kontrolują poziom ketonów, aby upewnić się, że pacjent osiągnął stan ketozy. W tym czasie pacjent powinien prowadzić dziennik napadów, który pomoże w ocenie skuteczności diety.
Dieta ketogeniczna w padaczce u dzieci – zasady
Jak wspomniano wyżej podstawę diety stanowić powinny tłuszcze, spożywane w proporcji 3:1 w odniesieniu do węglowodanów lub białek (na 3 porcje tłuszczów 1 porcja składników nieketogennych, czyli białek lub węglowodanów). Zmiana sposobu żywienia u dziecka nie może nastąpić z dnia na dzień. Rozpoczyna się ona planową 2 dniową głodówką pod okiem lekarzy w szpitalu. Na kilka dni przed przyjęciem do szpitala dziecko powinno otrzymywać posiłki o już zmniejszonej ilości węglowodanów. W trakcie głodzenia kontrolowane są poziom glukozy we krwi oraz inne parametry. Wprowadzenie żywienia po tym okresie również odbywa się w kilku etapach.
Rozpoczynając od dnia pierwszego, w którym dziecko otrzymać powinno 1/3 swojego zapotrzebowania energetycznego, co dobę zwiększać należy podaż kalorii o 1/3, tym samym pełne zapotrzebowanie zaspokajając dopiero 3 dnia. W trakcie stosowania diety konieczna jest stała kontrola poziomu ciał ketonowych w moczu, który jest dobrym miernikiem właściwego stosowania zaleceń.
Pojawiające się w postaci wymiotów i braku apetytu skutki uboczne powinny być niwelowane poprzez spożywanie posiłków regularnie i w niewielkich porcjach. Należy być bardzo ostrożnym i czujnym, aby wychwycić pierwsze objawy toksycznego działania leków, których dawkę być może należało będzie obniżyć.
Dieta ketogeniczna jest bardzo trudna w realizacji i wymaga dużej determinacji ze strony pacjenta. Niesie ze sobą szereg dokuczliwych objawów, jak również nie zaspokaja w pełni zapotrzebowania na składniki mineralne, co rodzi potrzebę ich suplementacji.
Dieta ketogeniczna w padaczce – badania laboratoryjne
Stosowania diety ketogenicznej wymaga regularnej kontroli stanu zdrowia. Dotyczy to nie tylko pacjentów z padaczką lekooporną, ale i wszystkich osób, które zdecydują się przejść na ten model żywienia.
Po upływie 3 miesięcy od wdrożenia diety należy wykonać kontrolne badania laboratoryjne, które pozwolą określić wpływ keto na stan organizmu. Wykonanie takich oznaczeń jak poziom potasu, magnezu czy wapnia pozwoli sprawdzić, czy nie doszło do ich dużego spadku, co w konsekwencji mogłoby spowodować zaburzenia pracy serca czy nerek.
Pakiet badań laboratoryjnych, rekomendowanych w trakcie stosowania diety keto, zawiera następujące oznaczenia:
- morfologia
- jonogram (sód, potas, chlorki)
- lipidogram (cholesterol całkowity, cholesterol HDL, nie-HDL, cholesterol LDL, trójglicerydy)
- lipaza
- żelazo
- glukoza
- wapń całkowity
- mocznik
- witamina D3 – kalcydiol
- fT3
- fT4
- TSH
- ALT
- AST
- magnez
- kwas moczowy
- analiza ogólna moczu (badanie w laboratoriach najczęściej nosi nazwę – mocz – badanie ogólne
Pacjent powinien mieć stały kontakt z lekarzem i na bieżąco informować go o przebiegu diety.
Rola dietetyka i lekarza podczas wdrażania diety keto
Wdrożenie diety ketogenicznej u pacjenta chorego na padaczkę wymaga współpracy między lekarzem a dietetykiem klinicznym. Dietetyk odpowiada za edukację, planowanie i monitorowanie diety, podczas gdy lekarz ocenia ogólny stan zdrowia pacjenta, zarządza leczeniem farmakologicznym i monitoruje potencjalne powikłania. Współpraca między tymi specjalistami jest kluczowa dla osiągnięcia optymalnych efektów.
Głównym zadaniem dietetyka jest przygotowanie indywidualnego planu żywieniowego, który dostarcza wszystkich niezbędnych składników odżywczych i uwzględnia preferencje żywieniowe pacjenta. Wsparcie w adaptacji jest bardzo ważnym etapem wejścia w keto. Dietetyk powinien nie tylko dostarczać gotowe plany posiłków, ale też udzielać wskazówek dotyczących zakupów spożywczych czy przygotowywania posiłków. Jego rolą jest także wykonywanie pomiarów poziomu ketonów oraz innych wskaźników zdrowia metabolicznego.
Lekarz odpowiada natomiast za kontrolę stanu zdrowia, przeprowadzenie szczegółowych badań wstępnych oraz wyeliminowanie przeciwwskazań do stosowania diety ketogenicznej. Regularne monitorowanie stanu zdrowia pacjenta, ze szczególnym uwzględnieniem parametrów metabolicznych i neurologicznych, mają kluczowe znaczenie dla powodzenia terapii. Równie istotną kwestią jest nadzór nad leczeniem farmakologicznym, który opiera się na dostosowaniu leków przeciwpadaczkowych w zależności od zmieniających się potrzeb pacjenta i jego reakcji na dietę ketogeniczną.
Skuteczność diety keto u dzieci i dorosłych chorych na padaczkę
Działanie keto to proces oparty na łańcuchu zależności zapoczątkowanym przez dostarczenie do organizmu zbilansowanej dawki tłuszczów, białek oraz węglowodanów. Wskutek tego dochodzi do wzrostu stężenia wolnych kwasów tłuszczowych i spadku stężenia glukozy w mózgu. Organizm wchodzi wówczas w stan ketozy i zwiększa się stężenie wielonienasyconych kwasów tłuszczowych w mózgu. Skutkiem przewlekłej ketozy jest wzrost stężenia acetonu, który – w połączeniu z niskim stężeniem glukozy – wpływa na aktywację kanałów potasowych. Tym samym dochodzi do hiperpolaryzacji neuronów i zmniejszenia ich pobudliwości. Wielonienasycone kwasy tłuszczowe zwiększają aktywność białek ochronnych, które z kolei zmniejszają dysfunkcję neuronów, ograniczając proces neurodegradacji.
Dieta keto zamiast leków na padaczkę – czy to możliwe?
Można zatem powiedzieć, że cały proces opiera się na zmianach metabolizmu oraz przekaźnictwa w układzie nerwowym. Skutkiem tego jest obniżenie aktywności neuronów, co z kolei przyczynia się do zmniejszenia liczby napadów. Pozytywne skutki wdrożenia diety keto w padaczce są widoczne już po trzech miesiącach. Chorzy mogą zaobserwować redukcję liczby napadów, a nawet ich całkowite ustanie, złagodzenie obrazu oraz poprawę codziennego funkcjonowania. U niektórych pacjentów efekty stosowania diety keto są na tyle spektakularne, że mogą zmniejszyć dawkę bądź całkowicie odstawić leki przeciwpadaczkowe. Zgodnie z najnowszymi zaleceniami WHO dieta ketogenna może być stosowana nawet u niemowląt, które szybciej wchodzą w stan ketozy i mają wyższą tolerancję na ten model terapeutyczny.
Dieta keto – czy może zastąpić inne metody leczenia padaczki?
Jej największymi zaletami są skuteczność oraz długoterminowe korzyści. Wdrożenie samej diety, o ile odbywa się pod kontrolą lekarza, jest bezpieczne i całkowicie naturalne. Wbrew obiegowej opinii stosowanie keto nie wymaga stosowania dużej ilości suplementów – przy prawidłowym skomponowaniu jadłospisu wystarczy suplementacja magnezu oraz kwasu foliowego.
Należy jednak zaznaczyć, że udowodniona skuteczność w redukcji napadów padaczkowych dotyczy przede wszystkim dzieci z padaczką lekooporną. Efekty jej stosowania u dorosłych mogą nie być tak spektakularne, niemniej wiele zależy od indywidualnych uwarunkowań. Należy przygotować się także na możliwe skutki uboczne m.in. problemy żołądkowo-jelitowe, hiperlipidemię, kamicę nerkową i niedobory witamin i minerałów. Co istotne, samo stosowanie diety nie jest równoznaczne z rezygnacją z farmakoterapii. O tym, czy pacjent będzie mógł odstawić leki zdecyduje specjalista na podstawie analizy badań laboratoryjnych.
Korzyści i ryzyka diety ketogenicznej
Dieta keto pozwala nie tylko zredukować liczbę napadów padaczkowych, ale także szybko stracić na wadze, dlatego jest popularna zarówno wśród pacjentów chorujących na padaczkę, cukrzycę oraz inne choroby metaboliczne, jak i zdrowe osoby, którym zależy na szybkich efektach.
Potencjalne korzyści wejścia w keto:
- Redukcja napadów padaczkowych – szczególnie u dzieci z padaczką lekooporną. Może być również stosowana u dorosłych, ale efekty są trudne do przewidzenia13
Science DirectPrzejdź do źródła.
- Utrata masy ciała – zwiększenie spalania tłuszczu i zmniejszenie apetytu mogą pomóc w zrzuceniu zbędnych kilogramów14
National Library of MedicineOficjalna strona internetowa rządu Stanów ZjednoczonychPrzejdź do źródła,,15National Library of MedicineOficjalna strona internetowa rządu Stanów ZjednoczonychPrzejdź do źródła,.
- Kontrola poziomu cukru we krwi – dieta ketogeniczna może pomóc w stabilizacji poziomu cukru we krwi, co jest korzystne dla części osób z cukrzycą typu 2 i insulinoopornością16
National Library of MedicineOficjalna strona internetowa rządu Stanów ZjednoczonychPrzejdź do źródła.
- Poprawa profilu lipidowego – nie jest to w pełni potwierdzone, niemniej dieta keto może prowadzić do poprawy profilu lipidowego poprzez zwiększenie poziomu HDL (dobrego) cholesterolu i obniżenie poziomu trójglicerydów. Wynika to jednak głównie z faktu jakie tłuszcze wykorzystamy w diecie keto. Im więcej tłuszczy zdrowych tym większa szansa na poprawę profilu lipidowego17
National Library of MedicineOficjalna strona internetowa rządu Stanów ZjednoczonychPrzejdź do źródła.
- Poprawa funkcji mózgu – ketony są skutecznym źródłem energii dla mózgu.
Potencjalne skutki uboczne diety keto
Dieta ketogeniczna w padaczce może całkowicie odmienić codzienność pacjenta, niemniej niesie za sobą ryzyko wystąpienia skutków ubocznych. Wśród najczęstszych wymienia się:
- zaparcia,
- wymioty i biegunkę,
- senność,
- wypadanie włosów,
- nieświeży oddech,
- demineralizację kości,
- wzrost poziomu cholesterolu,
- kamienie nerkowe,
- odwodnienie.
Dieta keto jest niestety uboga w błonnik, dlatego osoby, które ją stosują, mogą uskarżać się na bóle brzucha, wzdęcia oraz nudności. Aby ograniczyć te symptomy należy dbać o prawidłowe nawodnienie oraz codzienną dawkę ruchu, która usprawnia motorykę jelit. W przypadku pojawienia się wymiotów i biegunek czasami zaleca się okresową głodówkę, po której powoli wprowadza się posiłki, np. gotowe preparaty z odpowiednio wyliczonym makro.
Wypadanie włosów pojawia się zazwyczaj po 3-6 miesiącach od rozpoczęcia stosowania diety i powinno dość szybko minąć. Nieświeży oddech jest natomiast wynikową gromadzenia się ciał ketonowych w organizmie, które wydają zapach acetonu, oraz picia zbyt małej ilości wody.
Niektóre osoby na keto uskarżają się na senność, która – o ile nie jest spowodowana hipoglikemią lub kwasicą ketonową – powinna ustąpić po kilku tygodniach. Należy pamiętać o suplementacji wapnia – w innym wypadku mogą wystąpić problemy z łamliwością kości i czasem dojścia do formy po złamaniu.
Wysoki poziom cholesterolu, mimo że wydaje się czymś zrozumiałym przy stosowaniu wysokotłuszczowej diety, nie jest zbyt częstym zjawiskiem. Zaburzenia profilu lipidowego mają zazwyczaj charakter przejściowy i ustępują samoistnie, Kiedy organizm przystosuje się do nowej sytuacji. Ostatnią kwestią są kamienie nerkowe, którym można zapobiegać poprzez przyjmowanie cytrynianów w formie doustnej.
Podsumowanie
Pomimo że w przekazach medialnych dieta keto jest często prezentowana jako cudowny sposób na powrót do zdrowia, musisz mieć świadomość, że każdy organizm reaguje inaczej. Wejście w keto wymaga odpowiedniego przygotowania, ścisłej kontroli lekarskiej i współpracy między dietetykiem klinicznym a lekarzem prowadzącym. Samodzielne próby leczenia dietą mogą doprowadzić do rozwoju groźnych powikłań, dlatego nie rób nic na własną rekę.